马上注册,结交更多好友,享用更多功能,让你轻松玩转社区。
您需要 登录 才可以下载或查看,没有账号?立即注册

x
( _$ _/ t: s2 r4 m( A! D
D4 E& R0 X. X* M. W' l" A
0 J4 }7 f& f, f7 H3 J; X6 c; {& ]9 D$ e2 c
% W. M; U7 n& k+ h6 ~1 d4 ~9 i为了研究乳腺癌原发灶及转移灶的人表皮生长因子受体2(HER2)情况,曲妥珠单抗治疗或化疗是否会对原发灶和转移灶间的HER2不一致产生影响,以及HER-2的一致和不一致者的总生存时间是否会有差异,来自美国安德森癌症中心Naoki Niikura等人进行了一项回顾性地分析。研究结果已发表在最新一期的JCO上。
5 I- ^; P7 D, S, w4 _9 P' G$ Z
& T" \. z8 B4 o1 L L. `此项研究回顾性地分析了1997-2008年间MD安德森癌症中心的HER-2阳性(免疫组化3+和/或荧光原位杂交阳性)且对转移性灶进行了活检的乳腺癌患者。
3 w8 F# x: f& i* n/ Q. g. l6 @6 R) b+ |- o/ f# Z* \# @ S; m
最终纳入符合标准的病例182例。在这182例原发肿瘤HER-2阳性的患者中有43例(24%)转移灶HER2为阴性。HER2的不一致与接受化疗有关(P = 0.022),但与接受曲妥珠单抗治疗无关(p =0.296)。HER2不一致者总生存期较HER2一致者短(风险比[HR]为0.43,P= 0.003)。并且,生存时间的差异在67例接受曲妥珠单抗治疗(HR为0.56,P=0.083)和101例(HR为0.53,P= 0.033)在活检转移灶前未接受曲妥珠单抗治疗,都非常显著。9 Q# q1 \, ^2 e8 w( m: I: c7 l
" @- t$ Y" F3 B# A由此可得出结论:HER2阳性的乳腺癌患者中,其转移灶HER2可以为阴性。因此在需要准确判断病人预后以及拟使用靶向治疗时,应对转移性病灶进行活检。 |
-
各组总生存时间比较
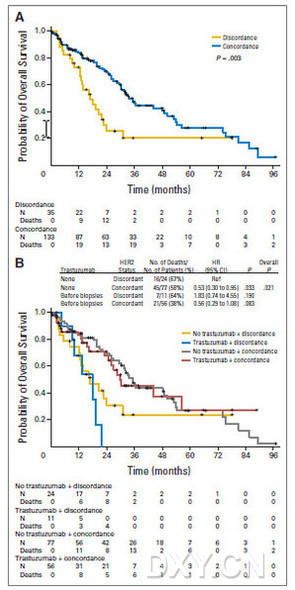
|
|
|
|
|
|
共3条精彩回复,最后回复于 2014-1-22 12:30

尚未签到
乳腺癌术后可疑复发转移病灶再活检的价值4 w2 _% y7 [& L. d
' |) e5 O- M: m( {
. `/ A$ H. u2 H9 }1 T
作者:晓凤 整理 来源:医学论坛网 日期:2013-12-03" I' t5 Z x5 l" g
8 y3 d+ Q* B5 _5 O- n( r
此文章来源于www.cmt.com.cn
. w) N/ `. c6 V: \' P 近日,上海交通大学医学院附属瑞金医院肿瘤放化疗科研究人员发表论文,旨在观察乳腺癌术后临床可疑复发、转移病灶再活检的价值,包括病理诊断、发现第2原发肿瘤及判断雌激素受体(ER)、孕激素受体(PR)、人类表皮生长因子受体-2(HER-2)状态变化的价值。研究指出,乳腺癌复发、转移病灶的再活检可明确其病理学诊断,排除第2原发肿瘤,并可以明确复发转移灶的激素受体和HER-2状态变化,指导患者的下一步治疗方案。该文发表在《中华医学杂志》2013年第93卷第35期上。" p% A* L) ?: x
2009年9月至2012年7月上海交通大学医学院附属瑞金医院乳腺疾病诊治中心42例乳腺癌术后患者出现临床可疑复发、转移病灶时,经我中心多学科讨论后,接受转移病灶的再次活检,明确其病理学诊断和ER、PR、HER-2状态。" {/ A; c. L G0 P) S- p- y
42例患者均未发生严重活检并发症。其中,明确为乳腺癌复发、转移的31例,转移灶与原发灶的ER、PR、HER-2不一致率分别为22.6%、25.8%和9.7%;明确非乳腺第2原发肿瘤7例,包括原发性肺癌5例和原发性胰腺癌2例;穿刺未见癌细胞4例。; ?: h9 R5 v1 U
|
|
|
|
|
|
|

尚未签到
转移灶再活检的现有证据和指南建议
. b- T+ L1 L& N 一直以来,转移性乳腺癌(MBC)的治疗主要是基于原发肿瘤特征。临床上对HR阴性MBC患者也会考虑内分泌治疗,有时候也的确能看到少数患者从中获益,但我们对原发灶与转移灶肿瘤生物学特征的差异并未给予足够重视。
( @5 _1 y6 B4 _' N 2005年,施泰姆勒(Stemmler)等曾在德国《肿瘤》杂志(Onkologie)上发表过1篇相关文献:1例乳腺癌患者术后检测HER2为阴性,但在肝转移多程化疗后重新接受转移灶活检被证实HER2转为阳性,经含抗HER2单抗治疗后病灶取得了很好的缓解。随后,又相继出现了一些小样本或个案的报道,也都证实转移灶的生物学特征有可能发生改变。
0 G( y. i6 i& e, T- Y! B! S, a9 k 2007年美国临床肿瘤学会(ASCO)年会上,曾有1项回顾性研究显示,在80例MBC患者中,原发灶与转移灶ER表达不一致者占21%,其中12%从阳性转变为阴性;37%PR不一致,均为阳性变为阴性;未发现HER2的改变。% K% S9 k) R: u9 P
今年,ASCO年会公布了3项相关研究,得到了与会专家的广泛关注。) Y- y- R& k# C- v/ D0 z9 [0 d5 o* z
其一,加拿大学者阿米尔(Amir)报告了对2项前瞻性研究汇总分析的结果:原发灶与复发灶ER、PR、HER2表达不一致者分别占12.6%、34.1%和5.4%;三阴性乳腺癌没有出现不一致的现象;15.9%的患者因重新活检而改变了治疗策略。! N% ^9 q7 J( N; ]- a' X8 t
其二,来自意大利的洛卡泰利(Locatelli)等回顾性分析了255例肝转移乳腺癌患者的病理报告,发现原发灶与转移灶的ER、PR和HER2改变发生率分别为14.5%、48.6%和13.9%,18.8%的患者为此改变了治疗策略。
& W/ C% l6 V: w, C" W8 p* V 其三,瑞典学者卡尔松(Karlsson)报告了一项更大样本回顾性研究的结果:在679例配对的ER检测中,27%原发灶阳性而复发灶转为阴性,8%反之;630例配对的PR检测中,38%从阳性转变成阴性,5%反之;且受体状态发生改变者的总生存更差。这3项研究的结论均提示,乳腺癌原发灶与转移灶受体状态的差异并不少见。
+ F( p7 `- E6 H% ^ T 鉴于此,今年欧洲肿瘤内科学会(EMSO)在其发表的《局部复发和转移性乳腺癌的诊断、治疗和随访指南》中指出,要尽可能评估转移灶生物标志物状态。《美国国立综合癌症网络(NCCN)乳腺癌临床实践指南》亦建议,应对复发转移灶予重新活检以更好地指导治疗。目前,这些建议已得到越来越多肿瘤医师的认可并被纳入临床实践过程中。# H p: H6 H- }2 r4 o9 ]; P8 ~9 {
由转移灶再活检想到的……
" f4 M N) o2 _- P* @0 u 虽然对转移灶重新活检是一个相对较容易开展的工作,且上述研究结论似乎也很明确,但这一问题还有许多值得我们思考的地方。3 E. i' |4 `/ X' A
首先,什么原因导致了原发灶与转移灶的差异?检测方法可能是原因之一,但绝不是主要原因。阳性判断标准的改变也可能导致了这种差异。当然,肿瘤异质性也不可忽视,尤其是当活检仅获取其中一小块组织时。但是,已有多项研究得出了一致的结论,说明存在肿瘤分子表型的改变。无论如何,导致转移前后变化的原因可能并不是那么“重要”,因为“MBC的治疗由受体状态决定,而我们治疗的是现在状态下的肿瘤,而不是多年以前的肿瘤”。
9 M& A% s" p1 U4 X, ]" | 其次,是否对所有的MBC都要取活检?HR表达的改变与HER2有无关系?不同部位的转移/复发灶受体改变的情况有无差异?这些都是须进一步探讨的问题* X# t: m& F* m' Z1 I* n1 u, B9 v4 }- ]3 Z
最后,如何从机制的角度来解释这种现象?这是由于肿瘤中少数细胞对治疗耐药并随着时间推移而成为肿瘤主要成分,还是治疗后肿瘤细胞基因突变和信号传导改变导致受体丢失或表达,亦或是乳腺癌干细胞分化过程中选择性向某一种或几种表型分化?相关研究将有助于我们进一步了解癌症发生、发展和转移的原因,并有助于转移的预防。
0 A4 U2 j D1 v3 e 随着靶向治疗的迅速发展,寻找合适的靶点变得更为重要,对于转移灶肿瘤细胞改变的研究必将不断深入,对转移/复发病灶的再活检也必然会越来越多地被临床医生采用,并进一步推动相关研究的开展。目前对外周血循环肿瘤细胞(CTC)的研究已经显示其对患者预后和疗效有一定的预测作用,将来是否能通过CTC检测ER、PR和HER2的状态值得进一步研究。一方面这将有助于解释为什么转移灶与原发灶免疫表型不同,另一方面,通过CTC检测还可避免某些部位无法活检的问题,以减少活检带来的损伤. |
|
|
|
|
|
|

尚未签到
|
如果无法活检也应该积极试抗HER2的靶向药,接受过几轮治疗癌细胞可能会HER2扩增。 |
|
|
真想一觉醒来,我在小学教室对着小学同桌说:“我做了好长一个梦。”
|
|
|
|